Alameda Casa Branca, 35 - Jardim Paulista, São Paulo - SP, 01408-001

O ceratocone é um distúrbio não inflamatório e bilateral da córnea. Manifesta-se com uma protrusão característica em forma de cone da córnea associada a um afinamento importante do estroma (camada intermediaria da córnea).
Os pacientes terão uma perda significativa de visão. Geralmente experimentam reduções variáveis na acuidade visual, distorção da imagem e aumento da sensibilidade ao brilho e à luz. Devido à assimetria importante e a irregularidade na córnea, os óculos normalmente não são capazes de fornecer uma correção de visão adequada. O ceratocone pode permanecer subclínico e pode ser classificado como frustro.
A etiologia e patogênese do ceratocone ainda não são totalmente conhecidas. Várias associações foram identificadas, que incluem uso de lentes de contato rígidas gás-permeáveis, o ato de cocar os olhos, síndrome de Down, doença atópica, amaurose congênita de Leber, doença do tecido conjuntivo.
A fricção persistente nos olhos parece causar ou agravar o ceratocone.
Coçar os olhos de forma persistente associado ao uso de lentes de contato rígidas podem induzir trauma mecânico que pode estar associado à progressão do ceratocone em indivíduos geneticamente predispostos. A alteração mecânica está possivelmente associada a alguma forma de alteração das células da córnea(ceratocitos) e o ato de coçar os olhos pode desencadear a doença.
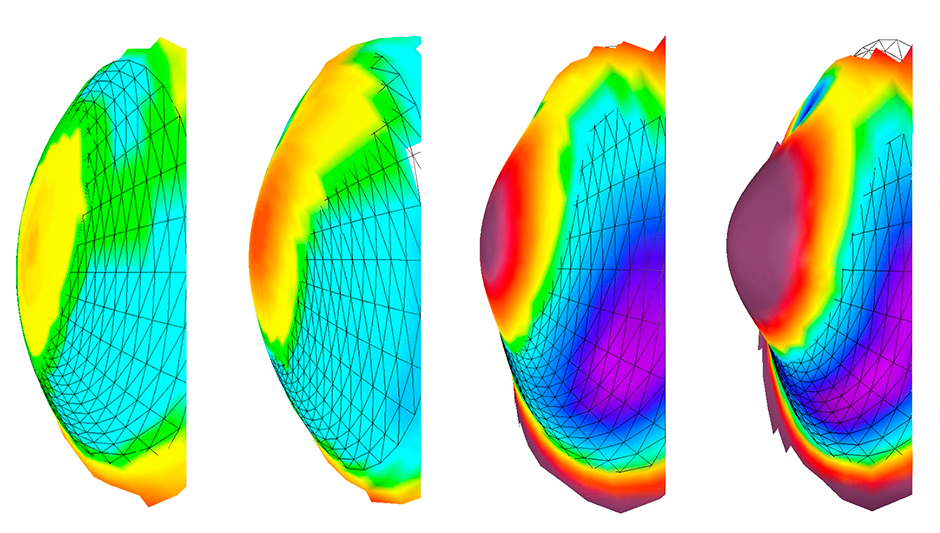

O ceratocone geralmente afeta os dois olhos e pode levar a uma visão muito diferente entre os dois olhos. Os sintomas podem diferir em cada olho e podem mudar com o tempo.
Os sintomas da visão pioram lentamente ao longo de um período de cerca de 10 a 20 anos.
No estágio inicial, os sintomas do ceratocone podem incluir:
Leve embaçamento da visão, visão ligeiramente distorcida, onde as linhas retas parecem dobradas ou onduladas, aumento da sensibilidade à luz e brilho, vermelhidão ou inchaço dos olhos.
Colocar 4 imagens uma desfocada e outro com imagem fantasma outra com o paciente olhando para baixo e um bico na córnea (sinal de munson) e outra com hidropsia córnea.
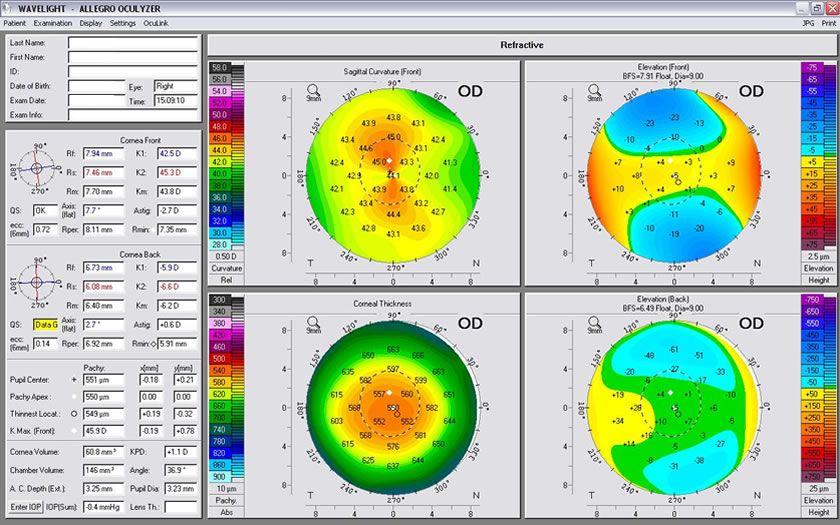
*imagem – Tomografia de córnea (Pentacam)
O afinamento da córnea e o astigmatismo assimétrico ocorrem ambos na área da protrusão corneana, que muitas vezes é inferior. Assim, topografia de córnea e o primeiro exame que o especialista de córnea irá pedir para o paciente. E o exame que mostra a curvatura da córnea e pode mostrar um aumento importante na região afetada.
Porem em caso iniciais a topografia pode não detectar o ceratocone, principalmente em casos frustros(subclínicos). Dessa forma a tomografia de córnea é um exame que além de calcular a curvatura, mostra também a elevação da córnea, tanto a anterior quanto a posterior, e principalmente o mapa de espessura da córnea.
As opções disponíveis para o manejo do ceratocone são altamente dependentes do estágio da doença e sua progressão. Se a doença estiver estabilizada (sem progressão), a ênfase é dada na correção da visão. Se a doença estiver progredindo, a ênfase é retardar a progressão.

O crosslinking corneano é um procedimento ambulatorial minimamente invasivo que demonstrou ser eficaz na interrupção da progressão do ceratocone. Este procedimento faz um enrijecimento da córnea, retardando e, eventualmente, estabilizando a progressão da doença.
O procedimento não melhora a qualidade da visão, apenas impede que o paciente tenha um avanço da doença, chegando a quadros irreversíveis que necessitem de transplante.
Para voltar a enxergar, o paciente poderá optar por outras terapêuticas.
Como os efeitos do aumento na distorção da forma da córnea e no afinamento do estroma são altamente assimétricos, a correção da visão com óculos e com lentes de contato gelatinosas esféricas/tóricas apenas funciona aos estágios iniciais do ceratocone.
Lentes de contato rígidas gás permeáveis e lentes esclerais são os pilares do tratamento da visão para ceratocone moderado a avançado. Sua principal vantagem é a correção das irregularidades da córnea, que neutraliza naturalmente as aberrações oculares associadas à ectasia ceratocônica, proporcionando uma visão corrigida quase excelente. Uma desvantagem relacionada ao uso de lentes rígidas é que elas podem incomodar no início. O uso de lentes rígidas no ceratocone é muitas vezes complicado. Alguns pacientes se queixam de intolerância, reações alérgicas (como conjuntivite papilar gigante), abrasões da córnea e neovascularização.
As alternativas incluem lentes de contato de hidrogel, lentes de contato piggyback ou lentes de contato esclerais.

Os últimos proporcionam excelente visão e conforto aprimorado.
Contudo a lente escleral e uma alternativa excelente para estes pacientes pois oferecem um conforto extraordinário.

O objetivo da cirurgia de anel intraestromal é induzir uma mudança geométrica na curvatura central da córnea, reduzindo assim o erro refrativo e a Ceratometria média, melhorando a acuidade visual. Além disso, a remodelação da córnea resulta em uma melhora na qualidade óptica da córnea e uma redução nas aberrações ópticas também pode ser esperada.
A função do anel é primariamente oferecer um pouco de independência para o paciente sem que ele esteja usando qualquer tipo de correção.
Muitas vezes quanto o ceratocone está muito avançado e o pacientes apresenta opacidades e cicatrizes na córneas procedimentos como lentes e anel não são tão eficazes. Por isso o transplante de córnea muitas vezes acaba sendo a melhor opção. Um transplante de córnea remove toda a espessura ou a espessura parcial da córnea doente e a substitui por tecido doador saudável. Seu cirurgião de córnea decidirá qual método usar. Esses tipos de procedimentos incluem:
Ceratoplastia penetrante um transplante de córnea de espessura total. Seu cirurgião corta toda a espessura da córnea anormal ou doente para remover um pequeno disco de tecido corneano do tamanho de um botão. Um instrumento especial é usado para fazer este corte circular preciso.

A córnea do doador e cortada no tamanho correto, e é colocada na no paciente. Seu cirurgião então usa pontos (suturas) para costurar a nova córnea no lugar. Os pontos podem ser removidos com o passar do tempo em uma visita posterior ao seu oftalmologista.
Ceratoplastia lamelar anterior (DALK). Dois métodos diferentes removem o tecido doente das camadas frontais da córnea, incluindo o epitélio e o estroma, mas deixam a camada endotelial posterior no lugar. A camada endotelial muitas vezes pode ser preservada tornando a cirurgia conservadora e diminuindo as chances de rejeição.
Uma vez que seu transplante de córnea esteja concluído, algumas orientações importantes:
Assista na integra um vídeo no canal do Dr. Jorge, onde você poderá ver o procedimento do transplante penetrante.